• بیماری کلیوی:
بیمار مبتلا به نارسایی مزمن کلیه با خطر ترومبوز و خونروی مواجه میباشد. افزایش در کاهش عمل کلیه میتواند خطر ترومبوز(VTE) و خونروی را شدت بخشیده و موجب آمبولی ریه و خونروی در زمانی گردد که درجه فیلتراسیون گلومرولی(GFR) کمتراز ۳۰میلیمتر در دقیقه باشد. مورتالیته آمبولی ریه بیشاز ۱۲درصد در بیمارانی میباشد که دیالیز میشوند. پاتوبیولوژی افزایش خطر ترومبوز حدسزده میشود که ثانویه به تحریک مزمن چرخه انعقاد (Coagulation Cascade) مانند افزایش عیار Thrombin-anti thrombin complex، کاهش عیار آنتیکواگولانهای آندوژن مانند پروتئینC و پروتئینS و آنتیترومبین باشد. بسیاری از بیماران مبتلا به نارساییکلیه، افزایش عیارHomocysteine دارند که به ترومبوز شریانی و وریدی کمکمینماید. مضافاً خطر ترومبوز درافرادیکه دیالیزمیشوند بهعلت عوامل انعقادی و پلاکتی بیشتر است.
خونروی دراین بیماران بهعلت اشکال اکتسابی هموستـاز توسط عمل معیوب پلاکتها و تغییر Platelet-vessel wall interaction و در بیماران دیالیزی مصرف زیاد هپارین، نیاز به دستیابی به عروق بزرگ زیاد است. همینطور به سبب مصرف داروها مانند آسپیرین و وارفارین شانس خونروی بیشتر میشود.
خطر خونروی درافرادیکه کلیرانس کراتینین آنها ۳۰یا کمتر میباشد ۳برابر بیشتر است. خطر خونروی مغز در افرادیکه دچار ESRD) End stage Renal Disease) میباشند ۶/۲ تا ۱۰/۳ در هزارتَن درسال میباشد و خطر خونروی درافرادیکه از وارفارین استفادهمینمایند ۸ تا ۱۰/۸ در یکصدتَن درسال میباشد. در۱۰۲۸تَن درسال، خطر خونروی بهترتیب زیر بودهاست:
درافرادیکه آسپیرین میگرفتند ۳/۱درصد، آنهایی که وارفارین مصرف میکردند ۴/۴درصد و اشخاصی که ترکیبی از این داروها برایشان تجویز میشد ۶/۳ درصد بود. درحالیکه خطر خونروی Retroperitoneal کم میباشد (۸ در ۱۰/۰۰۰) ولی مورتالیته و موربیدیته آن خطرناک بوده است.
بیمارانیکه هفتهای ۳بار دیالیزمیشوند، ممکناست هربار ۳۷میلیمتر و در ماه ۴۳۸میلیلیتر خون ازدستبدهند که درنتیجه برشدت کمخونی آنها افزوده میشود. بهرغم خونروی حدود ۴۴/۳درصد از بیماران دچار ترومبوز میشوند و آنهایی که نارسایی شدیدتری دارند و در بیمارستان آنتیکواگولان میگیرند، درمعرض خطر بیشتری بوده و مجبورند همیشه در بیمارستان بمانند.
بیمارانیکه GFR آنها کمتر از 30ml/min میباشد مواجه با خونروی شدید و گاهی مهلکبوده و مصرف آنتیکواگولان در آنها کنتراندیکه است.
• بیماریهای کبدی:
ترومبوز وریدی(VTE) و خونروی در بیماران مبتلا به بیماریهای کبدی بیشتر از افراد غیرمبتلا به بیماری کبدی میباشد. سیروز کبد و سایر ضایعات پیشرفته کبد دچار طولانیبودن زمان پروترمبین (PT) و INR بالا و طولانیبودنPartial thromboplastin time در اثر کاهش عوامل انعقادی هستند.
عیار Anti thrombin در آنها۱۰تا۲۳درصد کمتراز افراد عادی گزارش شدهاست.
بهرغم تصور و برداشت بسیاری که معتقدند چون عیار عوامل انعقادی در این بیماران کم است، ترومبوز پیش نمیآید و آنها Auto-anticoagulated میباشند، اخیر متوجه شدهاند که این افراد همراه با افزایش خطرVTE احتمالاً در معرض عدم توازن (Imbalance) اکتسابی عوامل انعقادی آنتیکواگولانها میباشند. اختلال در دفع عاملVII وکاهش پروتئین C فیبرینولیزین مختلبوده و سایر تغییراتی که در این بیماران وجود دارد زمینه را برای ایجاد ترومبوز فراهم مینماید.
اطلاعات Meta-analsyis پیشنهادمینماید که شیوع VTE بین ۰/۶ تا ۴/۷ درصد در بیماران دچار ضایعات پیشرفته کبدی میباشد. در ضمن عارضه آنسفالوپاتی کبدی، ورم، Ascites بیحرکتی، سرطان کبد و استاز خون در ورید پورت در ایجاد ترومبوز دخیلمیباشند.
ترومبوز ورید پورت حتی در بیماران بدون نشانه (Asymptomatic) امروزه با استفادهازUltrasound تشخیصداده میشود. اگر تشخیص تأییدشود توأم با نشانههای بیمار مانند درد شکم با علت نامعلوم، تجویز آنتیکواگولان در رفع درد و کاهش گسترش لخته به وریدهای دیگر کمک میکند زیرا ممکناست درغیراینصورت ایسکمی رودهها پیش بیاید. البته تجویز آنتیکوآگولان را با توجه به ضرر و زیان و منفعت آن باید سنجید، چراکه خیلی از بیماران همزمان ممکن است دچار واریس مری باشند که خطر خونروی را زیاد مینماید. برای بیمارانیکه تصمیم به تجویز آنتیکوآگولان گرفته میشود، بهتراست در عرض ۳ماه آن را قطع نمائیم. Budd-chiari یعنی انسداد کامل ورید هپاتیک نادر است مگر در بیمارانی که دچار Thrombophilia هستند. این عارضه اگر در جوانها ایجاد شود باعث تخریب شدید نسج کبدشده و نیاز به پیوند کبد را ایجاد مینماید. بهاینعلت که اغلب بیمارانیکه دچار ترومبوز میشوند در بیمارستان بستری میباشند، شروع درمان باید با هپارین با وزن مولکولی پایین(LMWH) شروعشده و بتدریج به وارفارین تبدیلگردد. بهتراست INR آنها را بین ۲و۳ نگهداشت. تصویر۱ آنتیکواگولانها و محل تأثیر آنها را روی عوامل انعقادی نشانمیدهد.
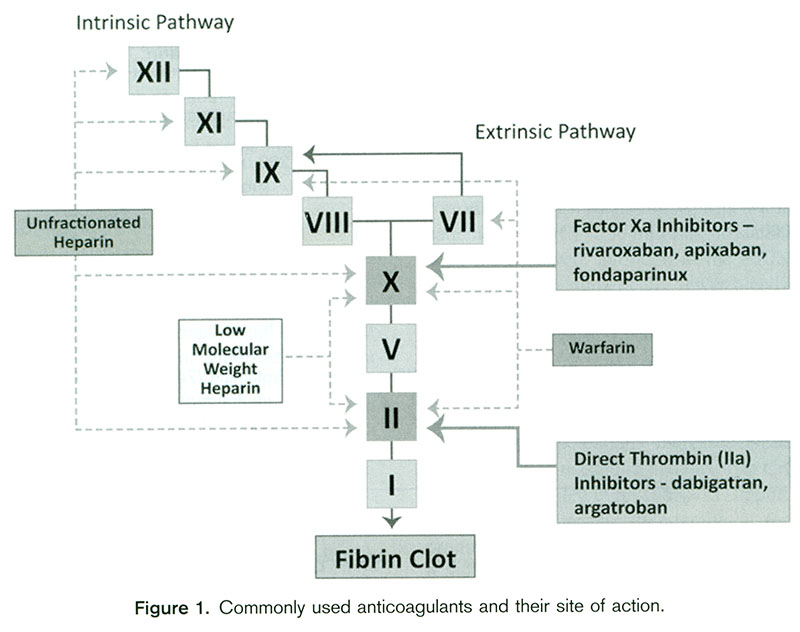
Warfarin: این دارو در اغلب موارد در ۶۰سال اخیر مصرف شدهاست. این ماده اصولاً توسط کبد متابولیزهشده ازبینمیرود و مقدار مصرف آن باINR تنظیم میگردد. بسیاریاز داروها و غذاها و سایر عوامل در متابولیسم آن تأثیرمیگذارند، لذا پیشبینی در مصرف آن محدود و کمارزشاست و بهرغم این ادعا مصرف آن بهمدت طولانی در نارسایی کلیه انتخاب اول است. درحالحاضر مصرف درازمدت این دارو رواج زیادی دارد بخصوص درافرادیکه دچار فیبریلاسیون دهلیزی بوده و مستعد سکتهمغزی هستند. مصرف وارفارین در بیماریهای پیشرفته کبد و افرادیکه تستهای انعقادی غیرطبیعی دارند ممکناست عارضه خونروی شدیدی را ایجاد نماید. در بیمارانیکه تستهای انعقادی طبیعی دارند مصرف وارفارین باید بادقت و احتیاط و با نگاهداری INR:2-3 تجویزگردد.
• DOACs)Direct oral anticoagulants):
DoAc1 دربیمارانیکه دچار سکتهمغزی و فیبریلاسیون دهلیزی هستند و همینطور جهت پیشگیریاز ترومبوز در افراد دیگر استفادهمیشود. بهعکس وارفارین، این داروها بهمقدار معین و بدون بررسی تستهای انعقادی مصرفمیشودکه شامل Dabigatran (بازدارنده ترومبین)Rivaroxaban ، Apixaban ، Edoxaban (بازدارنده عاملXa) میباشد.
Argatroban بازدارنده مستقیم ترومبین از راه وریدی وFondaparinux (بازدارنده عاملxa) بهصورت زیرجلد تجویز میشود. تعداد زیادی از بیماران که اندیکاسیون مصرف آنتیکواگولان خوراکی دارند، از مصرف این داروها بهعلت نبودن مادهای که آنها را در هنگام خونروی مهار کند (آنتیدوت) امتناع میورزند.
داروهایی مانند IdarucizumabیاAndexanet که بهفوریت میتوان آنها را در مواقع Emergency یا عمل جراحی خنثیکرد، امیدبخش میباشند.
Dabigatran: این دارو مستقیماً بازدارنده Thrombin است و باید با احتیاط در بیمارانی که کلیرانسکراتینین آنها کمتراز 50ml/min است مصرف شود.
مصرف آن درافراد با افزایش آنزیمهای کبدی بیش از ۲برابر توصیهنمیشود.
Argatroban: این دارو از راه Parenteral بازدارنده مستقیم Thrombin است.
این ماده فوقالعاده حساس به عمل کبد میباشد و لذا در افرادیکه ضایعه پیشرفته کبدی دارند نباید مصرف شود.
Fondaparinux: این دارو نیز از راه Parenteral آنتیترومبین بازدارنده عاملXa میباشد. شدیداً وابسته به عمل کلیه و دفع آن به این عضو میباشد و لذا درافرادیکه کلیرانسکراتینین آنها کمتراز 30ml/min میباشد نباید مصرفگردد. Fondaparinux ازنظر دفع (Clearance) به کبد ربطی ندارد بنابراین میتوان آن را در نارسایی کبد مصرف نمود.
Rivaroxaban: دفع ایندارو توسط کلیه صورت میگیرد. بیماران با کلیرانسکراتینین کمتر از ۳۰ml/min از بررسی خارج شدند و لذا در این افراد این دارو نباید مصرف گردد. همچنین این دارو در بیماران مبتلا به بیماری کبدی کنتراندیکه است.
Apixaban: این ماده وابسته به متابولیسم کبدی برای دفع میباشد. در بررسیهای بالینی بیماران با کلیرانسکراتینین۵۰ml/minتا۸۰ که نسبت بهسایر داروها عارضه خونروی کمتری داشتهاند (مانند آسپیرین، وارفارین و Enoxaparin) مصرفمیگردد. این دارو در بیماران گرفتار به بیماری کبدی کنتراندیکه است و درافرادیکه عارضه کبدی خفیف دارند باید با احتیاط مصرف گردد.
Edoxaban: این دارو بازدارنده مستقیم عامل Xa میباشد که مصرف آن درآمریکا تأییدشده و مورد مصرف آن در پیشگیری سکتهمغزی درافراد مبتلا به فیبریلاسیون دهلیزی با توصیه احتیاط آمده است. اطلاعاتی در مورد بیماران مبتلا به نارساییکلیه درمورد مصرف این دارو در دسترس نیست و استفاده از آن در بیماران مبتلا به نارسایی متوسط یا شدید کلیه توصیه نمیشود.
• خلاصه:
ترومبوز و خونروی، شایعترین علت مورتالیته و موربیدیته بیماران مبتلا به نارسایی کلیه و کبد میباشد.
پایه پاتوفیزیولوژی خطر خونروی و ترومبوز متفاوتاست و همینطور برای انتخاب انواع داروهای آنتیکواگولان.
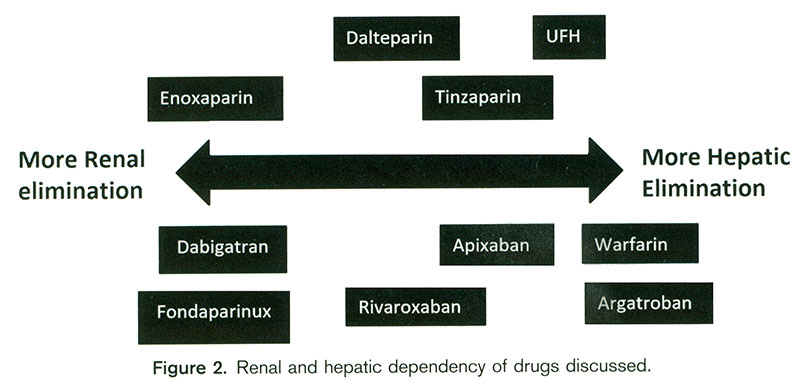
مصرف آنتیکواگولانها در این افراد خطر خونروی را افزایش میدهد و این خطر وابسته بهدفع و خنثیشدن و متابولیسم آنها در کبد و کلیه میباشد. بنابراین آنتیکواگولان مخصوص هرفرد دراین افراد باید درنظر گرفتهشود. برای اینکه این عوارض (خونروی و ترومبوز)کاهش یابد، آنتیکوآگولان مناسب و کاهش مقدار مصرف آنها لازم است. درجه نارسایی کلیوی و یا کبدی ممکناست بالاوپایین شود و این خود چالش دیگری را بهبارمیآورد. بهرغم طبقهبندی آنتیکواگولانها برحسب مکانیسم اثر آنها در یکگروه، اثر فردی آنها در امنبودن و اثربخشی آنها متفاوت است. نه تنها خصوصیت اختصاصی هریک از آنها بلکه متابولیسم و درجه دفع آنها را نیز باید درنظر گرفت. موربیدیته و مورتالیته زیاد همراه با مصرف دوز درمانی این داروها ایجاب میکند که یک روش پیشگیری در این بیماران اتخاذشود تا این معضل کاهش یابد. در۵سال اخیر، گسترش مصرف آنتیکوآگولانهای جدید را ناظربودهایم ولی هنوز محدود هستند و باید در آینده بررسیهای دقیقتری دراینمورد صورت گیرد (تصویر۲).
Ref:Christine Ribic and Mark Crowther Hematology Journal

ثبت نظر