• چکیده:
این گزارش درمورد مرد ۶۸سالهای است با سهسال سابقۀ نشانههای پیشروندۀ شدید در مجاری ادراریتحتانی(LUTS) و امتیاز۲۰ درمقیاس نشانههای بینالمللی(*ISS) . روشدرمانی آلفابلاکر درمورد این بیمار استفادهگردید؛ بدوناینکه به درمان واکنش مناسب دادهشود. تراشیدن پروستات از راه مجاریادراری(TUR) انجامشد و گزارش آناتوموپاتولوژیکی وجود نئوپلازی سلولکوچک هماتولیمفوئیدی و هایپرپلازی بافت غددی و استرومای پروستات را نشانداد. در ارزیابی ایمونوهیستوشیمی، لنفوم غیرهوچکین منطقۀB حاشیهای فراگرهای گزارششد.
وضعیت بیمار را دوبخش اورولوژی و آنکولوژی بهمدت ۵سال پیگیریکردند. درسالچهارم پیگیری، بیمار نشانههایB (تب، تعریقشبانه و کاهشوزن) را ازخود نشانداد. همزمان با این نشانهها، بررسیهای آزمایشگاهی، کمخونی همولیتیک را در بیمار نشاندادند؛ پساز آن بیوپسی جدیدمغز استخوان انجامشد. نمونۀ هیستوپاتولوژیکی، شش تودۀلنفاوی را نشانداد کهاز جمعیت سلولB با Constituted by a B-cell population with intra-trabecular predominance and reactivity for CD20 and BCL-2 تومونوگرافیهای کامپیوتری جدیدشکم و قفسۀسینه انجامشد و هیچ نتیجهای که نشاندهندۀ گسترش فراپروستاتی بیماری باشد، بهدستنیامد.
سپس، رژیم شیمیدرمانی با طرحدرمانی زیر روی بیمار شروعشد: ریتوکسیماب روزانه375mg/m2IV، سیکلوفسفامید روزانه750mg/m2 IV، وینکریستین روزانه1.4mg/m2 IV، پردنیزون در روزهای اولتاپنجم بهمقدار R-CVP scheme) 40mg/m2) بهمدت ۲۱روز، تازمانیکه ششدورۀ شیمیدرمانی بیمار تمامگردد. هیچگونه نشانه، علامت یا پیشرفتی گزارشنگردید.
• مقدمه:
بیماریهای پرولیفراتیو معمولاً ریشه در سیستملنفاوی دارند. اما در بیشاز ۱۰درصد از موارد، مجاری ادراری را تحتتأثیر قرارمیدهندکه بیشتر آنها با لنفومهای غیرهوچکین(NHL) مطابقت دارند. در کمتر از ۱۰درصد از بیماران مبتلا به بیماریمنتشر، مجاری ادراری درگیرمیشود؛ اما، فقط در یکدرصد از موارد نشانههای ادراری را در آغاز بیماری نشانمیدهند.
درگیری اولیۀ پروستات بهوسیلۀ لنفوم نادر است و درکل ۱درصداز بیماریهای لنفوپرولیفراتیو را تشکیلمیدهد. درگیری پروستات معمولاً بدون نشانه است و مقدار آنتیژن ویژۀ پروستات(PSA) را تغییرنمیدهد. تشخیص بیماری در بیشتر موارد بهشکل تصادفی صورت میگیرد. اما، این توموری مهاجم با نرخ مرگومیر بالا میباشد! درحالحاضر، هیچ الگوی درمانی استاندارد واحدی برای کنترل آن وجود نداشته و راهبردهایدرمانی متعددی را میطلبد.
• روشها:
ما در اینجا مورد بیماری مرد۶۸سالهای را مطرحمیکنیم که سه سال سابقۀ نشانههای مجاری ادراری شدید و پیشرونده داشته است و در مقیاس نشانههای بینالمللی امتیاز۲۰ را دارد. در معاینۀ دیجیتالیرکتوم، اندازۀ پروستات معمولی، عدموجودگره، انسجام معمولی، حفرههای جانبی آزاد، کیسههای منیمتقارن، عدموجود توده و کشیدگی اسفنکتر تشخیص دادهشد. مابقی معاینۀ جسمی در حدنرمال انجامگردید. آزمایشهای بیشتر مقدارPSA را 1.4mg/dL نشان داد. در سونوگرافی ترانسرکتال اروفلومتری کم و طولانی و حجم باقیماندۀ ادرار پساز تخلیه64cc و حجم پروستات55cc اندازهگیریشد. ارزیابی سیستوسکوپی فقط پروستاتTrilobulatd را نشانداد و هیچگونه یافتۀ قابلتوجه دیگری بهدست نیامد. روش درمانی آلفابلاکر نیز درمورد بیمار استفادهشد و توقف مناسبی در نشانههای ادراری او مشاهدهنگردید.
بهدلیل تظاهرات بالینی، نتایج آزمایشگاهی، یافتههای تصویربرداری و عدمبهبود پسازدرمان دارویی، عملتراشیدن پروستات از راه مجاریادراری انجامگردید. بیمار در روز دوم پساز عمل جراحی مرخصشد. حذف کاتتر ادراری در روزپنجم پسازعمل اتفاقافتاد و هیچگونه عوارضی در دورۀ اولیۀ پسازعمل گزارشنشد.
• نتایج:
گزارش آناتوموپاتولوژیکی وجود نئوپلازی سلولهای کوچک هماتولمفوئید و هیپرپلازی بافتغددی و استرومای پروستات را نشانمیدهد (تصویر۱). بنابراین، برای ارزیابی ایمونوهیستوشیمی فرستادهمیشود و گزارش ارزیابی از لنفومغیرهوچکیــن منطقۀB حاشیـهای فراغــدهای (Extra-nodal marginal Zone B lymphoma) (MALT) (NHL) خبرمیدهد که با نشانگر توموریCD20 مثبت موردتأیید قرارمیگیرد.
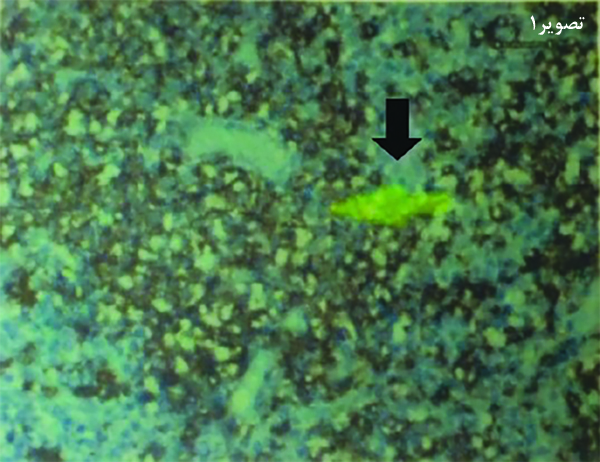
تصویر۱ ـ گزارش آناتوموپاتولوژیکی احتمالخطر نئوپلازی سلول کوچک را نشانمیدهد. سیلندرهای مغزاستخوان با ۶۰ درصد سلولاریته مگاکاریوسیتها و باوجود و حضور تمام خطوطسلولی. تجمعات لنفوسیتهای بالغ توزیع درونشبکهای با فلش مشکی نشانداده شدهاست.
سرویس هماتوآنکولوژی بیمار را ۲ماه پساز عملجراحی موردبررسی قرارداد. توموگرافیکامپیوتریگردن، قفسةسینه و شکم انجامشد و هیچ یافتهای دالبر گسترش فراپروستاتی تومور بهدستنیامد. کاریوتایپینگ یک کارتوتایپXY46 بدون تغییرات پاتولوژیکی را شناساییکرد. بیوپسی مغزاستخوان و فلوسیتومتری برای نئوپلازی هماتولمفوئید منفی بود (تصویر۲).

تصویر۲ـ بیوپسی مغزاستخوان. نئوپلاسم هماتولنفوئید لنفوسیتی بهخوبی تمایز یافته فلوسایتومتری نفوذ نئوپلاسم هماتولنفوئید را نشاننمیدهد.
وضعیت بیمار تا ۵سال پیگیریشد (هر ۶ماه بخش ارولوژی و هر۲ماه بخش هماتوآنکولوژی). نشانههای مجاری ادرای تحتانی(LUTS) در او مشاهدهنشد؛ I-PSS او ۵درجه گزارششد و انسداد ادراری و کارکرد مناسب نعوذ بدونتغییر درمقایسه با کارکرد آن پیشاز عملجراحی نیز ازجمله مشاهدات بود. آخرینPSA کنترل 0.4ng/mL بود. درسالچهارم پیگیری، نشانههایB (تب، تعریق شبانه، کاهشوزن) در بیمار مشاهدهشد. همزمان بررسیهای آزمایشگاهی کمخونی همولیتیک را در بیمار نشانداد؛ پسازآن بیوپسی جدید مغزاستخوان انجامگشت. نمونۀ هیستوپاتولوژیکی ۶تودۀلنفاوی را نشانداد. این یافتهها همانند با یافتههای مربوط به پاتولوژی اولیۀ بیمار بود. توموگرافیهای کامپیوتری جدیدسینه و شکم انجامشد و هیچگونه یافتهای دالبر گسترش فراپروستاتی بهدستنیامد.
پسازآن رژیم شیمیدرمانی با طرح درمانی زیر آغازشد: ریتوکسیماب روزانه 375mg/m2 IV، سیکلوفسفامید روزانه 750mg/m2 IV، وینسریستین روزانه 1.4mg/m2IV، پردنیزون در روزهای۱تا۵بهمقدار 40mg/m2 بهمدت۲۱ روز، تا اینکه ششدورۀ شیمیدرمانی بیمار تمام شود.
| توزیع جمعیت | |
| جمعیت | درصد |
| لنفوسیتهای بالغ T CD3 | ۸/۴ |
| لنفوسیتهای بالغ B CD19/CD20 | ۰/۴ |
| CD45 جمعیت B توموری | ۰ |
| جمعیت نابالغ CD45 ضعیف | ۰ |
| CD19/CD10/HLA-DR | ۰/۴ |
| CD19/CD10/HLA-DR/CD34 | ۰ |
| CD117/HLA-DR/CD34 | ۰ |
| میلوئید بالغ | ۳۵ |
| اریتروید | ۲۶ |
| مونوسیتک | ۲/۷ |
| ائوزینوفیل | ۳ |
بیمار ششدورۀ شیمیدرمانی را بهپایان برد و ظاهراً کنترل بیماری درحد مناسب بود و هیچگونه نشانههای پیشرفت بیشتر مشاهده نمیشد. هیچگونه نشانههایB در بیمار مشاهدهنشد؛
آزمایشهای کامل خون هیچ نشانهای از کمخونی یا خطوط سلولی نابالغ نشاننمیداد؛ در بیوپسی مغزاستخوان هیچگونه یافتۀ خطرناکی مشاهدهنشد؛ ارزیابی سیتیشکمی و قفسةسینه عادی بود.
• بحث:
لنفوم نوعی بیماری بدخیم سیستم شبکهای (Reticular) میباشد که ممکناست غدد فوقکلیوی و دستگاهتناسلی را بهشکل اولیه یا ثانویه تحتتأثیر قراردهد. سهنوع مختلف تظاهرات در سیستم ادراری شرح دادهشده است: بیماری فراغدهای(PEGD) اولیه، تظاهرات بالینی بیماری غدۀلنفاوی مخفی(COLND) و مرحلۀ پیشرفتۀ لنفوم منتشر(ASDL).
نفوذ لنفوماتوز، هماولیه و همثانویه، تا۴/۹درصد برکلیهها، روی مثانه، حالب تا ۰/۲درصد و پروستات، آلتتناسلی یا بیضه در کمتر از۰/۱درصد گزارش شدهاست.
لنفوم غیرهوچکین در پروستات کمتر از ۰/۹درصد از تمامی تومورهایبدخیم این غده را تشکیل میدهد. تشخیص آن مستلزم تردید بالینی زیادی بهویژه درمردان جوان میباشد؛ چراکه معمولاً فاقد هرگونه تظاهراتبالینی است. تشخیص بیماری تصادفاً در دیگر فرآیند معمولتر غدۀپروستات صورتمیگیرد که با نشانههای انسدادی مجاری ادراری تحتانی، نظیر هیپرپلازی پروستاتی خوشخیم مشخص میگردد.
لنفوم نوعMALT تنها ۳درصداز تمامی انواع لنفوم را تشکیلمیدهد. این بیماری در دوران بزرگسالی شایعتر است و ۵تا۱۰درصداز تمامی نئوپلاسمهایمعده را تشکیلمیدهد. لوکالیزاسیونمعدهای(شکمی) علت ۷۰ درصداز درگیری فراغدهای این بیماری میباشد. اما، لنفوم نوعMALT ممکناست در ریهها، سر، گردن، تیروئید، پوست، پستان و دیگر بخشهای دستگاهگوارش دیدهشود و پروستات بعیدترین محل بوده و موارد درگیری درآن کمتراز ۱ درصد موارد است.
بزرگترین مجموعۀ موارد نفوذ لنفوماتوزپروستات که درآثار و منابع(Literature) گزارششدهاست (جدول۱) مشخصاتی مشابه با بیمار ما را دارامیباشند، درخصوصسن (بیماران بررسیشده بین دهههای پنجم و هفتم عمر خود بودند) و درخصوص تظاهرات بالینی (همگی آنها بهلحاظ بالینی با LUTS شروعکرده بودند بدون احتباس ادرار و PSA عادی در بیشتر آنها). در معاینۀ دیجیتالی رکتوم، طیف گوناگونی از یافتهها گزارششدهاست. در بیشتر موارد، افزایش انسجام غده مشهود است که در بیمار ما مشاهدهنگردید.
جدول۱ـ خلاصه مجموعه مهمی از لنفومهای اولیه در پروستات
| نویسنده | نوع لنفوم | تظاهرات | تعداد بیماران | کنترل |
| بوستویک و مان | اولیه | LUTS | ۷ | میانگین زندهماندن ۱۴ماه |
| ساریس و همکاران | NHL اولیه | LUTS | ۳ | CCT |
| فوکوتانی و همکاران | NHL اولیه | LUTS | ۲۳ | CCT |
| وازیت و همکاران ۲۰۰۳ | NHL سلول B اولیه | LUTS | ۱ | TURP، بهبود کامل در پیگیری ۳ساله |
درخصوص نوع لنفوم، لنفوم غیرهوچکین سلولB نوع MALT معمولاً درصورت درگیرشدن مغز استخوان، با عملجراحی و شیمیدرمانی خلفی کنترل میگردد. درمورد بیمار ما، این نوع لنفوم با عملجراحی برداشتهشد.پساز ۵سال پیگیری وضعیت بیمار، مشخصشد که مغزاستخوان درگیر شدهاست و روش شیمیدرمانی ضروری بود.
لنفوم اولیة پروستات عارضۀ نادری است و برآوردمیشود که تاکنون کمتراز ۱۰۰مورد در منابع جهانی ثبت شدهباشد.
این شیوع کم، مانع از ایجاد اتفاقنظر درمورد شیوۀ کنترل آن شدهاست. باوجود این، روشهای درمانی تعیینشده عبارتنداز: رادیودرمانی، شیمیدرمانی و برداشتنپروستات (جدول۱). ازطرفدیگر، صرفنظراز مرحله و زیرگونههای بافتشناسی بیماری، ۹۵درصداز بیماران ظرف ۱۳ماه پساز آغاز درمان فوتمینمایند. بنابراین درنظرگرفتن لنفومپروستات در تشخیصهای افتراقی بیمار مبتلابه LUTS اهمیتدارد و علتشناسی آن نیاز به تأیید پاتولوژیکی ندارد.
CCT: شیمیدرمانیترکیبی بهطورسنتی، رژیمهای مبتنیبر سیکلوفسفامید، آدریامیسین، وینکریستاین و پردنیزولون استفادهشد.
NHL: لنفوم غیرهوچکین
RT: رادیوتراپی
TURP: تراشیدن پروستات از راه مجاری ادرای
• نتیجهگیری:
لنفومغیرهوچکین سلولB نوعMALT در پروستات، بیماری نادری است که نرخ مرگومیر و شدت بیماری آن بالا میباشد. رژیمهای درمانی متعددی برای آن پیشنهاد شدهاست بدون آنکه اتفاقنظر مشخصی درمورد آنها وجود داشتهباشد. در درمان این نوع از بیماری، شیمیدرمانی درصورت درگیرشدن مغزاستخوان یا درصورت وجود نشانههایB ضرورت مییابد.
ISS*
International Symptom Scale
Ref
Japan Science and Technology Information, 2017


ثبت نظر