
بهترین نسبــت استفاده از RBC بـه پلاسما به پــلاکت در تزریقخون وسیع:
در چند بـــررسی گذشتهنگر در ارتـــش ارتباطی بین تزریق واحدهای بیــــشتر پلاسما و پلاکت نسبــت به RBC و کاهش مرگومیر درمراقبت از بیــماران ترومایی در فــــاز حاد گزارش شدهاست. طی بررسیهای مختلف پیشنــهاد گردیده که پلاسما در بیماران ترومایی دچـــار خونروی شدید با نسبت بالاتری باید تجویز شود. متوسط نسبت پـــلاسما به RBC دربــــررسیهای مختلف منتشــر شــده طی4سال گذشته بیشتر از 3 به 5 بودهاست. هرچند دستورالعملهـــای بـــهروز شده دراروپا درمان سریع با پلاسما با دوز ml/kgا۱۰ تــا۱۵ را تـــوصیه نموده و هیچ نسبت مشخصی بین پلاسما و RBC را مشخص نکردهاست.
بررسیهای گذشتهنگر دیگر، ارتباط نسبت بیشتر تزریق پلاکت به RBC با افزایش بقا را نشاندادهاند. دراین بررسی ،گروهی که مساوی یا بیشاز یک واحد پلاکت و پلاسما به ازای دو واحد RBC دریافت کرده بودند در مدت 30 روز، به میزان 73 % افزایش بقا داشتند ، این میزان در مورد گروهی که پلاسمای زیاد و پلاکت کم دریافت کرده بودند 54% ، افرادی که پلاسمای کم و پلاکت زیاد دریافتکرده بودند 67% ، و درافرادی که پلاسما و پلاکت کمگرفته بودند (کمتر از 1واحد به ازای دو واحدRBC) 43% بود.
پروتکلهای تزریقخون در حجم وسیع:
نمونهای از یکی از پروتکلهای اجرایی MMT بهشرح شکل۲ است:
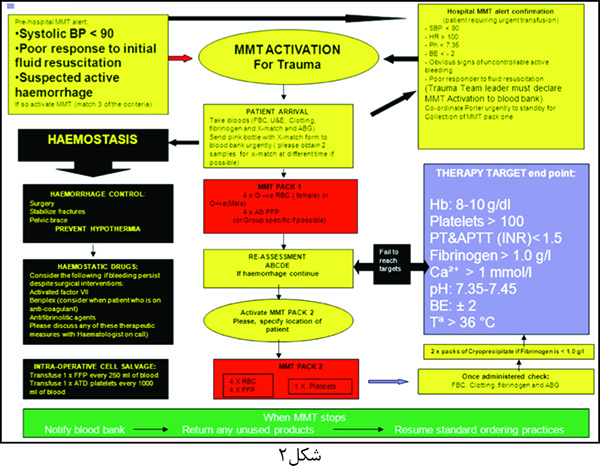
تنها در2% بیماران دچار تروما تعاریف استاندارد تزریقخون درحجم وسیع رعایت میشود. اما همین درصد 3/4 فرآوردههایخونی درتروما را مصرف میکنند. استفاده بیشازحد یک پروتکل تزریق وسیع خون منجر بههدر رفتن فرآوردهها و سایر منابع در بانکخون میشود. درحالحاضر هیچ برنامهی واحدی وجود ندارد، اما اغلب بیمارستانها فشارخون سیستولی، جنسیت، هموگلوبین، وجود مایع درسونوگرافی، نبض، وجود اسیدوز و شکستگی لگن و اندامها را درنظر میگیرند. بیمارانی که دربخش اورژانس RBC کراس مچ نشده دریافت میکنند سه برابر بیشتر ممکناست نیاز به دریافت RBC درحجم وسیع پیدا کنند. مکانیسم آسیب نیز در پیشبینی نیاز بهتزریق وسیع خون کمککننده است. تروماهای لگن و آسیب بهچند عضو نیاز به تزریقخون درحجم وسیع دارند. همچنین مشخص شدهاست که فشارخون سیستولی کمتر از 90mmHg و اسیدوز بیشاز10واحد، سایر فاکتورهای تعیینکننده هستند.
درمورد استفاده از دستورالعملهای تزریق وسیع خون توافقنظر وجود ندارد. اغلب بیمارستانها به تجربیات و قضاوتهای جراحان تروما و متخصصان بیهوشی درمورد کاربرد صحیح دستورالعملهای تزریق وسیع خون استناد میکنند.
عوارض جانبی مرتبط با افزایش مدت زمان نگهداری RBC:
افزایش مدتزمان نگهداری RBC باعث ایجاد تغییرات ساختاری و بیوشیمیایی در RBC میشود، بهطوریکه RBC خاصیت تغییر شکلپذیری خود را ازدستداده، میزانATP ، 2و3 دیفسفوگلیسرات و نیتریک اکسید متصل به هموگلوبین در آن کاهش مییابد. نتایج بررسیهای گذشتهنگر ارتباط بین تجزیه RBC ناشیاز نگهداری درازمدت و درنتیجه بروز عوارضجانبی ناشیاز تزریق آن را در بیماران در وضعیت بحرانی نشان داده است. تغییرات ساختاری و بیوشیمیایی در RBC که در محیط آزمایشگاه ثابت شده، در بدن موجود زنده ممکناست به انسداد عروق کوچک به همراه افزایش تمایل هموگلوبین به اکسیژن و درنهایت ایسکمی بافتی منجرشود. ازطرفی تجزیهی RBC منجر به تجمع سایتوکاینها وسایر مدیاتورهای التهابی (لیپیدهای بیواکتیو) درحین نگهداری میشود. همانگونه که قبلا نیز اشاره شد التهاب و انعقاد که نقشهای بههم مرتبطی درجریان تروما و سایر وضعیتهای التهابی دارند نیز دراثر تزریق گلبولهایقرمز کهنه، مشتعل میشوند. خطر ایجاد شرایط پروترومبوتیک را نیز نباید فراموش کرد، زیرا ترومبوآمبولی وریدی دربیماران بستری بهدنبال ترومای ماژور بهوفور بهچشم میخورد. ازآنطرف پروفیلاکسی علیه ترومبوآمبولی دراین بیماران نیز امکانپذیر نیست، زیرا خطر خونروی وجود دارد.
تغییرات گلبولقرمز حین نگهداری:
• تغییر درمحتوای لیپید غشا
• کاهش میزانATP
•کاهش 2و3 دیفسفوگلیسرات
• کاهش تبادل آنیونی پروتئین1
• کاهش نیتریک اکسید متصل به هموگلوبین
• افزایش سختی گلبولقرمز
• افزایش اسیدلاکتیک
• کاهشpH
• همولیز، آزادشدن آهن، هموگلوبین و پتاسیم
• تشکیل وزیکولهای چربی از غشای گلبولقرمز
تعداد بررسیهای انجام شده دربیماران ترومایی بسیار کم هستند. در بررسی وسیعی روی1800بیمار ترومایی که در24ساعت اولیهی بستری در بیمارستان حداقل یک واحد گلبولقرمز دریافتکرده بودند، مشخص گردید که ارتباطی بین مدتزمان نگهداری و مرگومیر دربیمارانی که حداکثر 5 واحد RBC دریافتکرده بودند وجود ندارد. اما دربیمارانی که 6 واحد خون یا بیشتر دریافت کرده بودند، خونهای کهنهتر (مدت نگهداری مساوی یا بیشاز 14روز) میزان مرگومیر را افزایش دادند. در بررسی دیگری روی202 بیمار ترومایی که حداقل 5واحد گلبول قرمز دریافت کردهبودند، مشخص شد دربیمارانی که واحدهای RBC باحداقل مدت زمان نگهداری28 روز به آنها تزریق شده بود، میزان مرگومیر افزایش قابل ملاحظهای دارد. همچنین خطر ترومبوز وریدهای عمقی و مرگومیر ناشیاز نارسایی چند عضو دربیمارانی که حتی یک واحد گلبولقرمز دریافت کرده بودند، نیز افزایش یافت.
نتیجهگیری:
اخیرا پیشرفتهای زیادی در درمان خونروی بیماران دچار تروما حاصل شدهاست. این پیشرفتها هم کاهش میزان مرگومیر و هم سایر عوارض را شامل میشود. جانشینی سریع پلاسما و پلاکت بعداز ترومای شدید با موفقیت چشمگیری همراه بودهاست. همچنین اجتناب از تزریق مایعات کریستالوئید به میزان زیاد ، عوارض مربوط به کواگولوپاتی رقتی ناشیاز تروما و سایر عوارض جانبی را کاهش میدهد.
دراکثر بیمارستانها دستورالعملهای تزریق خون درحجم وسیع درکمتر از 5 سال اخیر جایگاه ویژهای برای خود پیدا کردهاند و رو به پیشرفت هستند. اما این پروتکلها درمراکز مختلف از نظر روشهای فعالسازی، نسبت محصولات استفاده شده، نتایج تستهای انعقادی در آزمایشگاه، اتلافهزینهها و عوارض گزارششده متفاوتند.


ثبت نظر