 آسیبعصبی به دنبال تزریق بیحس کننده ی موضعی نادر است ولی بیماران زیادی ازنظر ارزیابی عملکرد عصب آسیب دیده و ترمیم آن به متخصص ارجـــاع میشـــوند
آسیبعصبی به دنبال تزریق بیحس کننده ی موضعی نادر است ولی بیماران زیادی ازنظر ارزیابی عملکرد عصب آسیب دیده و ترمیم آن به متخصص ارجـــاع میشـــوند
تغیــیـر درازمدت و گاهی دائمی درحس،به علت آسیب عصبی بعد از تزریق دندانپزشکی ممکن است ایجاد شود. وقوع آن نادر است ولی دندانپزشکان درطول مدت درمان، شاهد این نوع آسیب عصبی خواهند بود. مکانیسم دقیق آسیب باید بررسی شود ولی کارزیادی ازجهت پیشگیری از وقوع آن نمیتوان انجام داد. آسیب عصبی ایجاد شده اختلالات عملکردی وروحی ـ روانی به همراه داشته وارجاع به متخصص دندانپزشک یا پزشک برای پیگیری روند و احتمالاً اقدامات درمانی الزامی است.
* عوارض بی حسی پس از تزریق عصبی :
کاهش موقتی حس؛ به ویژه درد، درطی اعمال دندانپزشکی، قادر به کاهش قابل ملاحظۀ اضطراب درمحلکار وکاهش تجارب منفی بیمار از روند درمان میشود. هر درمانی همیشه معایب و خطرهایی نیز به دنبال دارد. بیحسی ناقص، هماتوم، سر سوزن شکسته، تریسموس، عفونت، واکنشسمی و آلرژیک مانند آنافیلاکسـی ازمشکلات بالقوه ی تزریق دندانپزشکی است. یک عارضۀ دیگر بعد از تزریق بیحسی موضعی دردندانپزشکی تغییر موقت یا دائمی درحس در نواحی عصبگیری شده است.
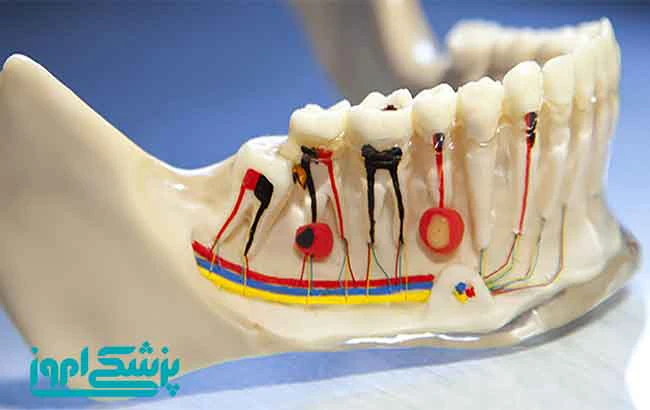
* ساختار عصب دهان و دندان :
 هر رشۀ عصبی محیطی توسط بازال لامینا (غشای پایه یک لایه نازک فیبروزی و فاقد سلول است) ، الیاف کلاژن و مویرگ های (endoneurial) احاطه شده که با هم لایۀ بافت همـبند (endoneurial) را میسازند . الیاف عصبی به صورت دسته هایی از رشته های عصبی یا رشته های عضلانی (fascicle) قرار گرفته که توسط لایۀ بافت همبند تحت عنوان( perineurium) احاطه شدهانـد. لایۀ (perineurial) درحفاظت و نگهداری الیــــاف عـصـبـی سهیم است. لایــۀ خارجی (epineurium) از fascicles زیرین از طریق مقاومت در برابر نیروهای کششی و فشاری محافظت میکند.
هر رشۀ عصبی محیطی توسط بازال لامینا (غشای پایه یک لایه نازک فیبروزی و فاقد سلول است) ، الیاف کلاژن و مویرگ های (endoneurial) احاطه شده که با هم لایۀ بافت همـبند (endoneurial) را میسازند . الیاف عصبی به صورت دسته هایی از رشته های عصبی یا رشته های عضلانی (fascicle) قرار گرفته که توسط لایۀ بافت همبند تحت عنوان( perineurium) احاطه شدهانـد. لایۀ (perineurial) درحفاظت و نگهداری الیــــاف عـصـبـی سهیم است. لایــۀ خارجی (epineurium) از fascicles زیرین از طریق مقاومت در برابر نیروهای کششی و فشاری محافظت میکند.
این لایه متشکل از بافت همبند، عروق لنـفی ومغذی (vasa nervorum) است. بــافت هـمبنـد سست (areolar) تحت عنوان (mesoneurium ) احاطهکنندۀ (epineurium) است و خـونـرسانی (segmental) به عصب را انجام میدهد. اگرهرکدام از این نسوج خارجی عصبی آزرده شوند، اختلال درحس به علت اختلال درانتقال پیام عصبی به وجود میآید.
طراحی بیحس کنندههای موضعی در دندانپزشکی به گونه ایست که مانع از انتقال پیام های حسی ازمناطق خارج یا داخل دهان به سیستم عصب مرکزی شده همراه با حداقل تأثیر روی قدرت انقباض عضلانی ـ آسیب عصبی تحت تزریق (supraperiosteal) یا بلوک تنهیی روی mechanoreception (لمس، فشار وموقعیت) حس حرارتی (سرما، گرما) و nociception (درد) تأثیر میگذارد. دربعضی موارد حس چشایی هم ممکن است تغییر کند.

* آسیب عصبی بعد از تزریق دندانپزشکی :
مکانیسم دقیق آسیب هنوز کاملاً مشخص نیست وتئوری های مختلفی ارائه شده.
•ترومای مستقیم حاصل از تزریق سوزن :
یکی ازقدیمی ترین تئوریها، تماس مستقیم سوزن باعصب است که آن را تحت تروما قرار داده و باعث ایجاد تغییر دراز مدت درحس میشود. برای همین عصب لینگوال که 3تا5 میلیمتر ازمخاط فاصله دارد و(pterygomandibular raphe) که نشانۀ داخل دهانی برای تزریق بلوک مندیبولار است. بیش از 70٪ موارد درگیر میشود. تروما به هر نوع آسیب دیدگی، ضربه، جراحت، شوک، آسیب و حادثهٔ وارد شده به بدن انسان گفته میشود با این شرط که از خارج به بدن وارد شود و عامل درونی یا بیماری در بدن علت ایجاد آسیب نباشد.
هنگامی که دهان باز است عصب لینگوال درون فاسیای (interpterygoid) نگه داشته شده و توسط سوزن نمیتوان آن را کنار زد. لذا این عصب ممکن است درابتدا به صورت رخنۀ سوزن و سپس به دنبال تعیین محل (lingual) توسط آن بیشتر آسیب ببیند.
در تزریق صحیح بلوک مندیبولار ازسر سوزن بلند بولدار برای کاهش آزردگی به نسج ضمن تزریق وکاهش آزردگی عصبی ضمن فرو بردن سوزن استفاده میشود. سر سوزن ها درحین تماس با استخوان یا کاربرد مکرر برای تزریق،خاردار( barbed) میشوند. دریک بررسی 78٪ سوزن های بلند بولدار به کار رفته برای تزریق بلوک مندیبل به رغم قرار دادن بول، دچار خار شده بودند، بیش از این سوزن ها دارای خار به سمت خارج بودند که سبب پاره کردن (Perineurium) ایجاد (endonerurium herniate) وباعث برش الیاف متعدد عصبی وحتی کل (fascicle) حین بیرون کشیدن سوزن میشدند. بر اساس تقسیمبندی Seddon و Sunderland این نوع آسیب axonotmesis یا آسیب درجه دو یا سه عصبی است.
با توجه به تعداد نورون ها وضخامت لایۀ بافت همبند، قطر عصب لینگوال 1/86 میلیمتر و عصب آلوئولار تحتانی بین 2 تا3 میلیمتر است ولی قطر بزرگترین سوزن (25 گیج) دندانپزشکی 0/45 میلیمتر است. لذا هر تعداد fascicle ممکن است با ترومای مستقیم سوزن آسیب دیده و باعث فلج موقت paresis شود. غیرمحتمل است که سوزن تمام الیاف عصبی و لایۀ بافت عصبی را پاره کند(بر اساس تقسیمبندی Seddon neurotmesis یا آسیب درجه پنجم براساس تقسیمبندی Sunderland).
• تولید هماتوم :
محققان مختلفی بر این تصور هستند که سر سوزن قادر به آسیب رساندن به عــــروق خونی درونی بــوده و بـاعـــث ایــــجـــاد intraneural hematoma میشود. خونروی از عروق خونی اپی نورال باعث تنگی اپی نوریتیس (constrictive epineuritis) شده وبا فشار روی الیاف عصبی درنسج غیر انعطاف باعث سمیت عصبی (neurotoxicity) موضعی میشود. آسیب ممکن است 30 دقیقه بعد از تزریق وسیع وگسترده باشد. آزادسازی خون و محصولات خونی از عروق خونی اپی نورال به اپی نوریوم حین هماتوم منتهی به فیبروز فعال و تـولید اسکـار می شود که با ایجادفشار سبب مهار ترمیم طبیعی عصب میشود. با توجه به میزان فشار وارد شده توسط هماتوم؛ آسیب ممکن است ، نوروپراکسی (neurapraxia (تقسیمبندی Seddon)) یا آسیـب درجـه یک یا آسیب درجه دو باشد.
آسیب اول شامل انسداد موضعی ایمپالس عصبی با حفظ تمامیت نسج همبند وآکسون. بهبود طی چندین هفته با آزاد شدن فشار ومیلیندار شدن مجدد غلاف عصبی ایجاد میشود. آسیب نوع دوم شدیدتر بوده همراه با مقادیری از انقطاع (endoneurial) است که باعث دژنرسانس یا فساد والرین (wallerian) میشود. قســمت های مجاور(پروکسیـــمال) دچــار neurotization (دژنرسانس عصبی)شده و رشتههای عصبی به ازای 1 تا2 میلیمتر در روز رشد کرده تا فضای ایجاد شده توسط آسیب را بپوشانند. سلول های شوان زنده باقی مانده و لولههای خالی (endoneurial) تلاش درهدایت رژنرسانس عصب و مهیا کردن اکسون با متابولیت هایی برای رشد دارند. سلول های شوان از سلولهای دستگاه عصبی هستند که رشتههای عصبی دستگاه عصبی محیطی را میپوشانند.

•سمیت عصبی بیحسی موضعی :
تحقیقات جدید نشانداده که ماده ی بیحسکننده در صورتیکه به صورت infrafascicular تزریق شود یا به داخل عصب حین خارج کردن سر سوزن تزریق شود، باعث وارد آمدن آسیب شیمیایی موضعی به عصب میشود. فرض براین است که الکل های آروماتیک در ناحیه ی احاطه کننده ی عصب به دنبال تغییر متابولیسم موضعی بیحس کننده تولید میشود. وجود الکل و محلولهای استریل کننده در محلول بیحس کننده یا سر سوزن درگذشته مسوول آسیب عصبی بودهاند. ترومای شیمیایی باعث دمیلینه شدن، دژنرسانس آکسون و التهاب الیاف عصبی درون fascicleها میشود. به دنبال آن سد عصبی ـ خون تخریب و ادم endoneurial ایجاد میشود. گروهی از مؤلفان بر این تصورند که این ادم باعث ایسکمی میشود که همراه با تلاش عصب برای ترمیم است. طی این دوره reperfusion، رادیکال های آزاد فعال ممکن است باعث آسیب cytotoxic به عصب شوند. دربعضی بررسی ها prilocaine و articaine درمقایسه با لیدوکائین آسیب های عصبی وارد کردهاند. هر دوی این بیحس کنندهها درغلظت های بالا تولید میشوند که بعد از متابولیسم مقادیر بیشتر متابولیت های سمی تولید میکنند. درغلظت های بالاتر لیدوکائین نیز به دنبال تزریق perineural و infrafascular آسیب neurotoxic ایجاد میشود.
* عوارض تزریق بی حسی موضعی دهان :
مشخص است که تزریق بیحسی موضعی قادر به ایجاد تغییر درحس به طور دائم یا دراز مدت در تمام طول عصب ماگزیلاری(فکی فوقانی) یا عصب مندیبولار (فکی تحتانی) یا بخشی از آن است. این احساسات تغییر یافته را میتوان به صورت بیحسی پاراستزی و (dysesthesia ) تقسیم نمود.
1. بیهوشی (Anesthesia) عبارت از فقدان کامل حس، شامل درد است.
2.خواب رفتگی (Paresthesia) شامل گروه وسیعتری ازحس غیرطبیعی مانند سوزن سوزن شدن (pins and needles) است که خیلی ناراحت کننده نمیباشد.
3. دیس استزی (Dysesthesia) نوعی از نوروپاتی دردناک خود به خود یا ایجاد شده توسط تحریک مکانیکی است. این گروه شامل:
3.1 ) پُر دردی (hyperalgesia) ، پاسخ سریع و دردناک به تحریک غیر دردناک
3.2) هایپرپاتیا (hyperpathia) ، پاسخ تأخیری و طولانیمدت دردناک
3.3) درد با واسطۀ سمپاتیک (دردی که با افزایش تحریک سمپاتیک بدتر میشود)
3.4) درد در ناحیۀ بی حس شده (anesthesia dolorosa)
3.5) حس شوک الکتریکی همراه با بیحسی سریع هنگامی که بیمار تحت بیحسی بلوک (تنهیی) عصب آلوئولار تحتانی، لینگوال یا منتال قرار میگیرد اتفاق میافتد. این حس شوک هنگامی که سوزن با بخشی از تنۀ عصب شمول مییابد، ایجاد میشود. میزان این حس بین3/1تا8 درصد تمام تزریقات تنهیی مندیبولار با توجه به اندازۀ نمونه است. نتــایـج بررسی های متعدد نشان داده که حس شوک الکتریکی دلیل بر آسیب دائم عصب نبوده هرچند آسیب به عصب به علت تماس با سر سوزن ممکن است رخ دهد. این نوع ترومای مستقیم درعرض2 هفته در81٪ بیماران بدون هیچگونه آسیب دائمی به عصب بهبود مییابد. بیش از15٪ بیماران که حس شوک الکتریک دارند میتوانند حس تغییر یافتۀ دائمی یا دراز مدتی را داشته باشند البته شاید این تخمین کمی اغراق باشد. فقط 57٪ بیماران که دچار تغییر درازمدت درحس شدهاند، دچار احساس شوک الکتریک یا تزریق دردناک در زمان بیحسی بودهاند. هنگام تخمین میزان وقوع آسیب عصبی بعد از تزریق دندانپزشکی فقط اعمال غیرتهاجمی مدنظر است زیرا در مورد جراحی باید دانست که جراحی باعث ایجاد هر نوع آسیب عصبی میشود. عصبی که به طور شایع درگیر میشود عصب لینگوال است. درمقالات بیش از 3/2 گـزارش ها را شامل میشود. عصب آلوئولار تحتانی (لب وچانه) شامل عصب منتال کمتر از 3/1 آسیب ها را شامل میشود و درکمترین مورد، درگیری طناب صماخی (chorda tympani) است. هرچند بسیار نادر است ولی تغییر حس درماگزیلا ممکن است به دنبال تزریق بیحسی انجام شود. میزان این عوارض درابتدا ۱/۷۸۵۰۰ تزریق واخیراً این به ۱/۱۶۰۵۷۱ و۱/۲۶۷۶۲ تزریق تنهیی گزارش شده که افزایش این رقم به علت افزایش آگاهی ازطریق گزارش های اخیر وکاربرد بیشتـر مــواد بیحس کنندۀ بالقوه نوروتوکسیک است.لذا باید انتظار داشت که به طور متوسط یک دندانپزشک تمام وقت با 1یا2 بیمارکه دچار این عارضه میشوند، روبرو شود.
۲/۳ بیماران با تخریب دائمی عصبی، دچار خواب رفتگی یا بیهوشی میشوند. ۱/۳ دچار دیس استزی میشوند که اثرات روانی اجتماعی بیشتری میگذارد. به علل ناشناخته دیس استزی به نسبت بیشتری بعد ازتزریق دندانپزشکی(34٪) تا بعد از جراحی(8٪) ایجاد میشود. افرادی که بعد ازاعمال دندانپزشکی دچار آسیب عصبی میشوند، بیشتر احساس ناتوانی میکنند. شاید بیمارانی که تحت درمان جراحی قرار میگیرند ازخطرات جراحی آگاه میشوند لذا در صورت بروز آن کمتر دچار احساس ناخشنودی میشوند.

*تست حس دهان پس از تزریق :
درغالب تستهای حسی، کل محل انتشار عصب مبتلا بررسی میشود تا تعــداد محدودی(fascicle) تخمین زده شده که اعصاب آلوئولار تحتانی ولینگوال بین 7000 و 12000 آکسون در انواع مختلف استقرار (fascicular) دارا هستند. در یک بررسی اخیر عصب لینگوال، 33٪ بیماران حاوی یک (fascicle) درناحیۀ لینگولا بودند. درناحیۀ مولر سوم عصب لینگوال ممکن است بین 7 و 39 (fascicle) داشته باشد. تعداد کـــم (fascicle) های پروکسیمال ممکن است دلیل اختلال دائم حسی در طول کل ناحیه انتشار عصب لینگوال باشد. عصب آلوئولار تحتانی دارای حداقل 3 (fascicle) است که ممکن است دلیل بازگشت حس باشد (ازطریق عصبگیری جبرانی compensatory ـ از fascicle های آسیب ندیده). به دنبال تشخیص تغییر درازمدت حس ناشی از تزریق دندانپزشکی پیگیری مدام الزامی است. اگر درعرض 2 هفته بهبودی صورت نگیرد لذا ارجاع به جراح فک ودهان یا متخصص درد دهانی بـرای معاینۀ مبنا حسی توصیه میشود. ثبت مکانیسم و زمان آسیب اولیه و تاریخچۀ علائم قبل ازدرمان نقایص عملکردی(اختلال درسخن و جویدن، گاز گرفتن زبان وگونه، اختلال چشایی) و وجود اختلال پزشکی (مانند مشکلات روحی روانی ناشی از آن) الزامی است. تغییر درحس زبان یاناحیۀ چانه را میتوان نشان داد. تستهای مختلفی برای تشریح وسعت آسیب به کار رفته است.
این تستها کیفی بوده و وابسته به احساس وتجربۀ بیمار است. تست (pinprick) که درد را نشان میدهد؛ برای تعیین ناحیۀ دچار تغییر حس به کار میرود. از (Von Frey Hair )برای ارزیابی حس لمس و فشاراستفاده میشود. حس جهت به کمک قلم موی ظریف وحس مکان به کمک نشان کند استفاده میشود. افتراق دو نقطه ثابت و متحرک نیز همانند کاربرد دیسکهای حرارتی (Minnesota) برای تست حرارت نیز ممکن است مفید باشد. حس شیرینی، شوری، ترشی و تلخی را نیز میتوان بررسی کرد. درصورت وجود درد (dysesthetic) ، بلوک عصبی تشخیصی را میتوان برای تعیین اینکه نوروپاتی با منشاء محیطی است به کار برد. مشـــکلات مرکــزی ماننــد (anesthesia dolorosa) و درد با واسطۀ سمپاتیک با بیحسی موضعی برطرف نمیشود. بعضی افرادحتی الکتروآنسفالوگرافی را توصیه میکنند البته مفید بودن آن باید تأیید شود. توصیه شده بررسیها هر 2 هفته برای 2 ماه ادامه یابد و سپس هر 6 هفته برای 6 ماه و هر6 ماه تا 2 سال و سپس سالانه در صورت عدم بهبود کامل انجام شود.
* پیشآگهی:
بیماران دچار آسیب عصبی بعد از تزریق دندانپزشکی بدون توجه به وجود یا فقدان حس شوک الکتریکی پیش آگهی خوبی دارند. در 85 تا 94 درصد موارد بهبود کامل ازحس تغییر یافته درعرض 8 هفته صورت میگیرد. عصب آلوئولار تحتانی به علت وجود کانال استخوانی و فقدان حرکت در مقایسه با عصب لینگوال دارای روند بهبود بهتری است. بیماران دارای پاراستزی بیش از 8 هفته بعد از آسیب اولیه شانس کمتری برای بهبود کامل دارند.

* درمان آسیب عصبی بعد از تزریق دندانپزشکی:
بررسی های زیادی درمورد درمان این نوع آسیب عصبی وجود ندارد. هر دو درمان جراحی و دارویی با موفقیت متفاوت به کار رفته است. بیمارانی که دچار تغییردراز مدت در حس شدهاند میتوانند کاندید درمان با توجه به معیارهای inclusion برای آسیب عصبی، توسط اعمال جراحی باشند. معیار انتخاب بعضی مقالات شامل بیحسی به مدت 2 تا3 ماه بدون بهبود، پارستزی به مدت 4 تا6 ماه یا پس ازگذشت 2 ماه فاقد علائم بهبود و یا dysesthesia با حداقل مدت 2 تا3 ماه dysesthesia تخفیف یافته با تزریق تشخیصی بیحسی موضعی پتانسیل بالایی برای بهبود پس ازدرمان جراحی دارد ولی شاید علائم کاملاً برطرف نشود و دربعضی موارد با جراحی اکتشافی تهاجمی یا درمان بدتر نیز شود. در موارد نادر هنگامی کهmicro-neurosurgeon وبیمار روی جراحی اکتشافی توافق کنند نتایج مختلفی ممکن است همراه با decompression به دست آید که شاملexternal & internal neurolysis و excision همراه با آناستوموز مستقیم یا excision همراه با قرار دادن پیـوندعــصبی (شامل پیوندعصبیautogenous sural, greater auricular, medial antebrachial وsaphenous vein graft و تیــوبــــهای Alloplastic Gore-Tex کلاژن واسید پلیگلیکولیک) باشد. غالب مقالات micro-neurosurgical درمــورد ضایعه ی ناشی ازآسیب عصبی با تزریق دندانپزشکی است ودرآن مقالات پیامدکلی درمان همراه با اکتشاف و neurolysis ضعیف بوده.
درمان دراز مدت غیرجراحی دارویی برای بعضی بیماران به کاررفته است.داروهایی مانند ضدتشنجها(carbamazepine، فنی توئین،topiramate, gabapentin) بنزودیازپینها، ضدافسردگیسه حلقهیی،baclofen)antispasmodics) وبیحسکنندهها(لیدوکائین) نشان داده شده که برای بیماران دچار dysesthesia به ویژه نوع با واسطه sympathetic مؤثر بوده است.
نتیجه:
آسیبعصبی بعد از تزریق دندانپزشکی برای دندانپزشکان دارای اهمیت است. تزریق بیحس کنندههای موضعی یکی از روشهایی است که دندانپزشکها غالباً انجام می دهند. آسیبعصبی به دنبال تزریق بیحس کننده ی موضعی نادر است ولی بیماران زیادی ازنظر ارزیابی عملکرد عصب آسیب دیده و ترمیم آن به متخصص ارجـــاع میشـــوند پیش اگهی این ضایعات بسیار خوب است وغالب بیماران درعرض چند هفته بهبود مییابند ولی هرچه علائم بیشترادامه یابد،روند بهبود کمتر مطلوب خواهد بود. آگاهی دندانپزشکان ازاین عارضه امکان برقراری ارتباط با بیمار و توضیح درمورد پیشآگهی ضایعه را دارد. از آنجایی که محـــلولــهای بیحس کننده باغلظت بالا درایجاد این عارضهها ممکن است مسبب باشند، کاربرد مکرر و بیش ازحد آنها باید مورد تجدید نظر دندانپزشکان قرارگیرد.












