
با وجود اینکه در سالهای اخیر استفاده از دریچههای قلبی بیولوژیکی بر استفاده از دریچههای مکانیکی در جراحیهای قلب ارجحیت پیداکرده اما در سوئد محققانKarolinska Institute با بررسیهای خود، خلاف این موضوع را اثباتکردند و معتقدند دریچههای قلب بیولوژیک میتوانند بهترین گزینه برای عملهای جراحی جایگزینی (Replacement Procedures) نباشند.
انجام جراحی تعویض دریچهی آئورت از دههی ۱۹۶۰ معمول بوده و از همان زمان نیز بهطور فزایندهایپیشرفت داشته است. عملهایجراحی تعویض دریچهی آئورت که امروزه انجام میگیرند، اغلب با حداقل عوارض همراه هستند؛ بهطوریکه هرساله حدود ۲۸۰هزار از اینعملجراحی درسراسر جهان انجام میشود.
دلایل زیادی ممکناست منجربه تعویض دریچهی آئورت شوند. یکیاز متداولترین علل آن، تنگی دریچهی آئورت (Aortic Stenosis) است که موجب باریکشدن این دریچه میگردد. این باریکشدن، منجر به محدودشدن جریانخون از بطنچپ به آئورت گشته و درنتیجه خطر قلبی افزایشمییابد.
پسزنشآئورتی (Aortic Regurgitation ـ جریان دیاستولیک خون بهصورت غیرعادی از آئورت به بطنچپ) یکی دیگراز دلایل مهم جراحی تعویض دریچهی آئورت است. دراینحالت، دریچه نشتی(Leaky) پیدا کرده و نمیتواند کار خود را بهدرستی انجام دهد. درنتیجه خون بهجای اینکه از قلب خارج شده و به سایر نقاط بدن برسد، مجدداً به قلب باز میگردد. تنگی این دریچه موجب تحمیل فشار بیشتر به قلب جهت پمپاژ بیشتر خون میشود که درنهایت عوارضی چون نارسایی قلبی را بههمراه خواهد داشت.
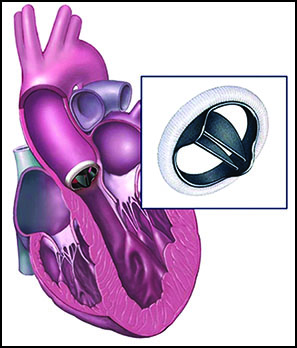
دریچههای مکانیکی یا بیولوژیکی؟
جراحانی که اقدام به جراحیهای جایگزینی مدرن میکنند، باید از میان دریچههای مکانیکی و بیولوژیکی، یکی را انتخاب کنند که هردو دارای مزایا و معایب خاص خود هستند.
انواع مکانیکی این دریچهها از مواد بسیار محکم ساخت دست انسان مانند کربن و تیتانیوم ساخته شدهاند. این دریچهها برای داشتن دوام بیشتر، مورد آزمایش استرس (فشار) قرارمیگیرند و برخیاز انواع آنها میتوانند تا حدود ۵۰ هزار سال عمر کنند.
دریچههای بیولوژیکی معمولاً از نسوج مستحکم و انعطافپذیر حیوان یا بهندرت از بافتدهندهی انسان ساخته میشوند و انتظارمیرود 10تا20سال عمر داشته باشند.
دریچههای قلبی بیولوژیکی در بیشتر جراحیهای جایگزینی کاربرد دارند و برای تمامی گروههای سنی، بهترین گزینه محسوب میشوند.
دریچههای مکانیکی باوجود اینکه بسیار با دوام هستند اما ممکناست درصورت تحمل فشار زیاد، منجر به لختهشدنخون شوند کهپیامدهای ناگواری بههمراه خواهد داشت.
برای نمونه این گروه از بیماران مجبور هستند تمام عمر از داروهای رقیقکنندهی خون مانند وارفارین استفادهکنند. خطر لختهشدن خون و اجبار به مصرف دارو برای تمام عمر، مطمئناً برای جوانانیکه تحت عمل قلب قرارمیگیرند، ایدهآل نیست.
کدام نوع دریچه برای بیماران جوانتر بهتر است؟
اینکه کدام نوع دریچه برای بیماران جوان مناسبتر است، پرسشی میباشدکه مورد بحث و تبادل نظر بسیاریاز محققان و پزشکان قرارگرفته است. پژوهش جدیدی که توسط دپارتمان پزشکی مولکولیوجراحی مؤسسهی کارولینسکا انجام شده، عمیقاً به پرسش فوق پرداخته است.
۴۵۰۰ بیمار ۵۰ تا ۶۹ سال که تحت عملجراحی جایگزینی دریچهی آئورت قرارگرفته بودند، انتخابشدند. گروه تحقیقاتی به گردآوری اطلاعات مربوط به نرخ بقا، احتمال وقوع سکتهی مغزی و نرخ جراحی مجدد پرداختند. بررسیهای آنان گرچه نتایج بررسیهای پیشین را درخصوص کاهش خطر خونروی درصورت استفادهاز دریچههای بیولوژیکی تأییدمیکرد، اما خبر از دستاورد مهم دیگری داشت که صحیح بودن تمامی مفروضات پیشین را مورد پرسش قرارمیداد.
بیمارانیکه اقدام به دریافت پروتز مکانیکی کردند، نرخ بقای بیشتری نسبت بهآن دسته که دریافتکنندهی دریچههای بیولوژیکی بودند، داشتند و بیماران دارای دریچههای بیولوژیکی به احتمال بیشتری نیاز به انجام جراحیهای بعدی روی این دریچهها دارند.
همچنین خطر سکتهی مغزی در هر۲گروه از بیماران یکسان بود و دریچههای مکانیکی،گزینههای بهتری برای بیماران با سن پایینتر محسوب میشدند.
بررسی فوق در اعتلای این باور که دریچههای مکانیکی برای سنین پایینتر و جوانتر مناسب است، گام بزرگی برداشت و اینکه کدام روش حقیقتاً اثربخشتر است، احتمالاً موضوع بررسیهای آینده خواهد بود، درمقایسه با بیماران روماتیسم حاد مفصلی(RF) که همواره درمعرض خطر گرفتاری دریچههای قلب قراردارند، احتمال خطرات قلبی و عروقی در بیمارانیکه دارای آرتریتروماتوئید (RA) هستند، کمتر میباشد.
ثبت نظر


نظرات
هدیه مظفری
4 سال و 1 ماه و 17 روز پیش
ارسال پاسخ
من دریچه آوردم تعویض کرد گوشتی هست ولی مدیست داخل قلبم وقفسه ینم درد داره